9 Ağustos 2024 Cuma
Marifetli robotlar bu kez protez ameliyatlarında!
Günlük yaşamamızda en önemli rolü oynayan kas-iskelet sistemini, kemikler, kaslar, eklemler, bağlar ve sinirler oluşturur. Anadolu Sağlık Merkezi Ortopedi ve Travmatoloji Bölümü kas-iskelet sisteminin hastalıklarının tanısı, tedavisi ve rehabilitasyonu konularında hizmet veriyor.
Bölümde her türlü ortopedik rahatsızlığın yanı sıra, kas-iskelet sistemi tümörleri, ayak sağlığı ve diz, omuz cerrahisi gibi özel dallarda da konusunda uzmanlaşmış bir kadro ile hizmet veriliyor.
Ortopedi ve Travmatoloji Bölümü’nün ilgi alanları
İlgi Alanları

Nadir görülen genetik hastalıklar arasında yer alan McCune-Albright sendromu, farklı sistemleri etkileyebilen karmaşık bir tabloyla tanımlanır. Kemik dokusu, hormon dengesi ve ciltteki pigmentasyon değişiklikleri bu sendromun temel klinik alanlarını oluşturur. Belirtilerin kişiden kişiye değişkenlik göstermesi, tanı sürecini zorlaştırabilen bir faktör olarak öne çıkar. Çocukluk döneminde fark edilen bulgular kadar erişkin yaşta saptanan olgular da bulunmaktadır. Bu nedenle McCune-Albright sendromunun yapısının, belirtilerinin ve izlem sürecinin doğru şekilde anlaşılması büyük önem taşır.

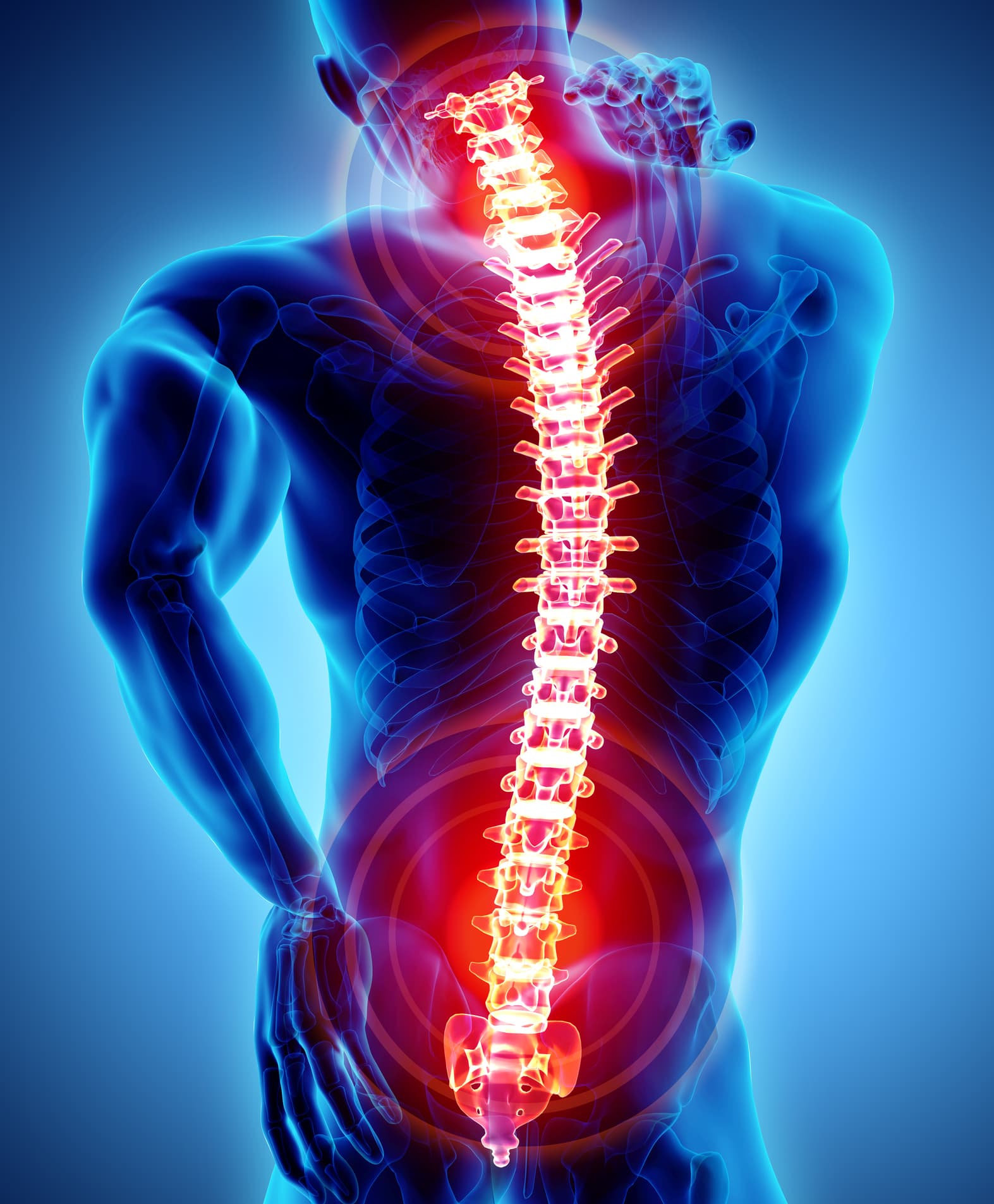
Lordoz, omurganın özellikle bel bölgesinde içe doğru olan doğal eğriliğinin normalden fazla artmasıyla ortaya çıkan bir duruş ve omurga problemidir. Bel kavsinin belirginleşmesiyle karakterize olan bu durum, zamanla bel ağrısı, duruş bozukluğu ve hareket kısıtlılığına yol açabilir. Bazı kişilerde hafif seyredebilirken, bazı vakalarda günlük yaşamı olumsuz etkileyen şikâyetlere neden olabilir. Lordozun erken fark edilmesi ve uygun yöntemlerle ele alınması, ilerleyici sorunların önlenmesi açısından büyük önem taşır.
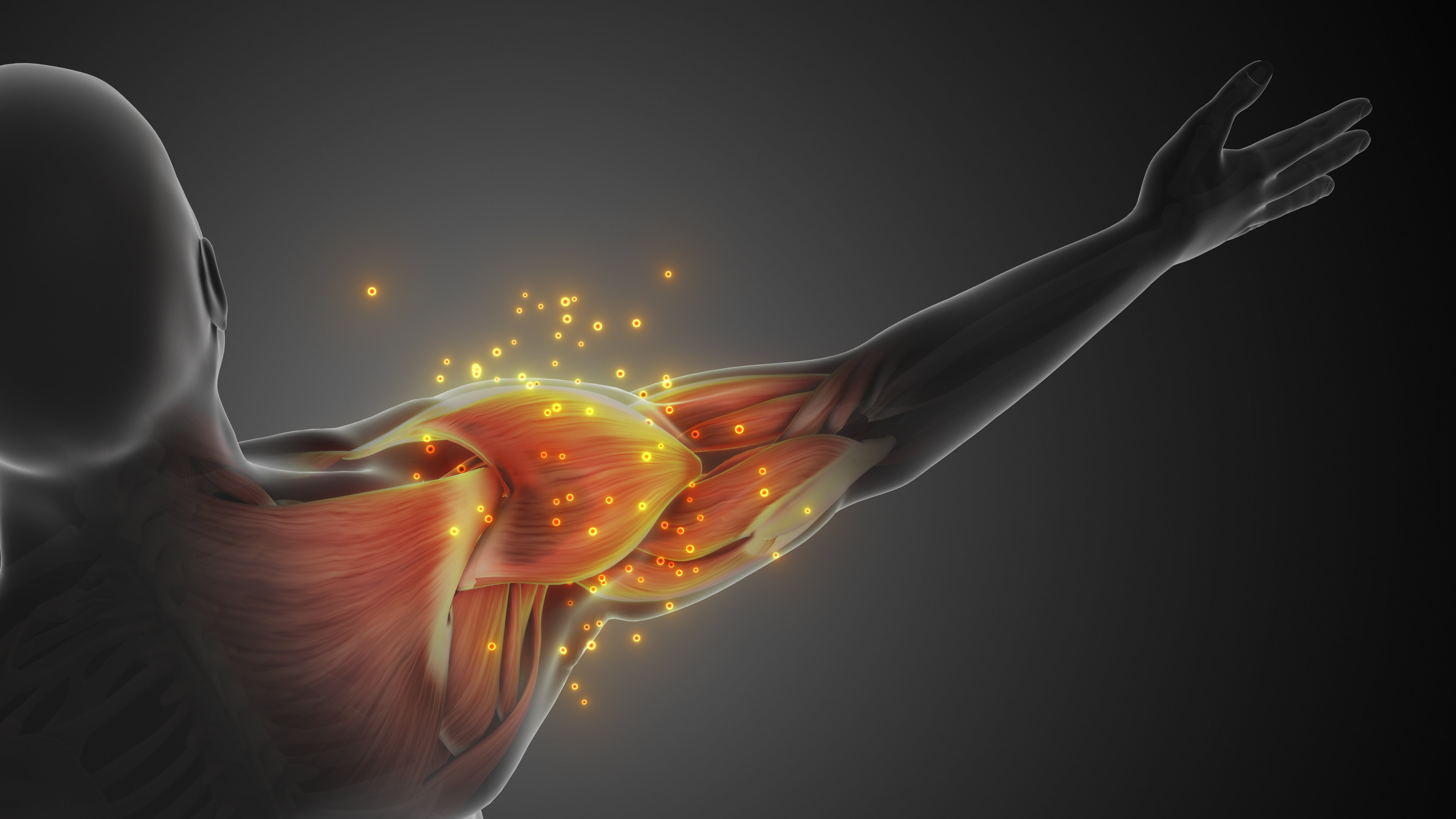
Kulunç, kas dokusu içinde oluşan sertleşme ve düğümleşmelerle karakterize, oldukça yaygın görülen bir kas-iskelet sistemi problemidir. Genellikle boyun, omuz, sırt ve bel bölgesinde ortaya çıkar ve hareketle artan ağrıya neden olur. Kulunç, tek başına bir hastalık olmaktan çok yanlış duruş, kasların aşırı kullanımı veya uzun süreli gerginlik gibi faktörlerin sonucunda gelişen bir durumdur. Günlük yaşam kalitesini düşürebilen bu problem, uygun yaklaşımlarla büyük ölçüde kontrol altına alınabilir.

Çocuklarda kemik tümörleri, endişe yaratan ciddi bir sağlık sorunudur. Tümörler, kemik dokusunun anormal hücre büyümesiyle ortaya çıkar. İyi huylu tümörler çoğu zaman hayatı tehdit etmezken kötü huylu olanlar hızlı ilerleyebilir, çevre dokulara ve hatta uzak organlara yayılabilir. Özellikle büyüme çağında olan çocuklarda bu tür hastalıklar, büyüme ve gelişim süreci üzerinde de önemli etkiler yaratabilir. Kemik tümörleri diz çevresi, uyluk, kaval kemiği, kol kemiği ve pelvis gibi bölgelerde daha sık ortaya çıkar. Erken dönemde fark edilmesi, hem tedavi başarısını artırır.

Kas distrofisi, genetik geçişli kas hastalıklarının ortak adıdır. Temel olarak kas dokusunda ilerleyici zayıflama ve yıkımla seyreder. Bu hastalık grubunda kaslar zamanla güçsüzleşir, işlevlerini yitirmeye başlar. Günlük hareketler giderek daha zor hale gelir. Kas distrofisinin en dikkat çeken özelliği ilerleyici bir seyir göstermesidir. Yani belirtiler genellikle hafif başlar. Ancak yıllar içinde ciddi boyutlara ulaşabilir. Çocukluk döneminde ortaya çıkan tipleri olduğu gibi erişkin yaşta belirti veren türleri de bulunur. Kalıtımsal nedenlerle geliştiği için aile öyküsü önemli bir risk faktörüdür. Hastalık ilerledikçe yürüme, merdiven çıkma, oturup kalkma gibi temel hareketlerde zorluk yaşanabilir.
Piriformis sendromu, toplumda bel ve kalça ağrısına yol açan ancak çoğu zaman bel fıtığıyla karıştırılan önemli bir kas-sinir sıkışma sendromudur. Kalça bölgesinde yer alan piriformis kasının gerilmesi ya da spazm yapması sonucunda, bu kasın hemen altından geçen siyatik sinir baskı altına girer. Siyatik sinir vücudun en uzun siniri olduğundan, baskıya uğradığında ağrı yalnızca kalçada kalmaz; bacaklara ve ayağa kadar yayılabilir. Bu nedenle piriformis sendromu, yaşam kalitesini belirgin şekilde düşüren, günlük aktiviteleri zorlaştıran ve kronikleştiğinde ciddi rahatsızlık veren bir durumdur. Genellikle uzun süre oturan kişilerde, sürücülerde, sporcularda veya ani zorlanmalar yaşayan bireylerde ortaya çıkar. Belirtileri arasında kalçadan bacağa yayılan ağrı, uyuşma, karıncalanma ve hareket kısıtlılığı bulunur. Erken tanı ve uygun tedaviyle bu sendrom kontrol altına alınabilir, ancak göz ardı edildiğinde ağrı kronikleşerek iş gücü kaybına neden olabilir. Fizik tedavi, egzersizler ve yaşam tarzı düzenlemeleriyle büyük oranda iyileşme sağlanabilir.
Kompartman sendromu, kasların, sinirlerin ve damarların bulunduğu kapalı fasya bölmeleri içinde basıncın normalin üzerine çıkmasıyla ortaya çıkan, hızlı ilerleyen ve acil müdahale gerektiren ciddi bir klinik tablodur. Normalde kas grupları, onları saran fasya dokusu sayesinde belli bir basınç altında çalışır. Ancak travma, kırık, cerrahi girişim, yanık ya da sıkı alçı gibi nedenlerle bu basınç arttığında dokulara kan akışı azalır. Bu durum birkaç saat içinde geri dönüşü olmayan kas ve sinir hasarına, hatta uzuv kaybına kadar ilerleyebilir. Hastalık çoğunlukla travma sonrası gelişse de yoğun egzersiz yapan sporcularda kronik formda da görülebilir. En sık bacak ve ön kolda ortaya çıkarak şiddetli ağrı, gerginlik ve duyu kaybı ile kendini belli eder. Özellikle akut tip kompartman sendromu, ortopedik aciller arasında en kritik durumlardan biridir. Erken tanı ve zamanında fasiyotomi yapılmadığında kas nekrozu, kalıcı sakatlık ve böbrek yetmezliği gibi komplikasyonlar kaçınılmaz hale gelir.

Bel bölgesi, omurganın alt kısmında yer alan ve hem vücut ağırlığını taşıyan hem de hareket kabiliyetini sağlayan önemli bir yapıdır. Bu bölgede yer alan omurların biri, alttaki omurun üzerinden kayarak öne doğru yer değiştirdiğinde bel kayması (tıp dilinde “spondilolistezis”) adı verilen rahatsızlık ortaya çıkar. Bel kayması, genellikle ani travmalar, ağır kaldırma, zorlayıcı sporlar ya da yaşla birlikte omurga yapısında zayıflama nedeniyle gelişebilir. Bazı hastalarda doğuştan gelen omurga yapısal bozuklukları da bu duruma zemin hazırlayabilir. Bel kayması, başlangıçta hafif bel ağrıları şeklinde kendini gösterse de ilerleyen vakalarda bacağa vuran ağrılar, uyuşma, kas güçsüzlüğü ve hatta yürüme güçlüğü gibi ciddi semptomlara yol açabilir.

Vücudun en uzun sinirlerinden biri olan siyatik siniri, bel omurlarından çıkarak kalça, uyluk ve bacak boyunca ilerleyerek ayaklara kadar uzanır. Bu sinirin sıkışması, iltihaplanması ya da baskı altında kalması durumunda ortaya çıkan ağrılı tabloya ise siyatik adı verilir. Genellikle bel fıtığı, omurga eğriliği, travmalar veya uzun süreli hareketsizlik gibi nedenlerle gelişen bu durum; kalçadan başlayıp bacağın arka kısmına doğru yayılan keskin ya da yanıcı tarzda bir ağrıya yol açar. Siyatik, yalnızca fiziksel rahatsızlık oluşturmakla kalmaz; günlük yaşam kalitesini ciddi oranda düşüren bir sağlık sorunudur. Belirtilerinin erken fark edilmesi ve uygun tedavi yöntemlerinin zamanında uygulanması sayesinde siyatik kaynaklı komplikasyonların önüne geçmek mümkündür.

Ayaklarda yanma hissi, özellikle geceleri daha belirgin hale gelen ve yaşam kalitesini olumsuz etkileyen yaygın bir şikayettir. Genellikle sinir sisteminden kaynaklanan durum, basit nedenlerden ciddi hastalıklara kadar pek çok durumda görülebilir. Ayaklarda sanki sıcak su dökülmüş hissi ile tarif edilen bu durum, bazen karıncalanma, uyuşma ya da iğne batması gibi belirtilerle de birlikte görülebilir. Tedavi edilmeden bırakıldığında ilerleyici bir hal alabilir. Bu nedenle, doğru tanı ve uygun tedavi yöntemleriyle bu sorunun önüne geçmek mümkündür.

Günlük yaşamı ciddi şekilde etkileyebilen kol ağrısı tek başına ya da başka belirtilerle birlikte görülebilen yaygın bir sağlık sorunudur. Basit bir kas zorlanmasından, ciddi bir sinir sıkışmasına ya da kalp krizine kadar birçok farklı nedene bağlı olarak ortaya çıkabilir. Bu nedenle kol ağrısını hafife almadan doğru değerlendirmek ve doktor desteği almak önemlidir. Kol, omuzdan başlayarak dirsek ve bileğe kadar uzanan karmaşık bir yapıya sahiptir. Kemikler, kaslar, tendonlar, sinirler ve damarlar bir arada çalışır. Bu yapıların herhangi birinde meydana gelen bozulma, travma veya iltihabi durum ağrıya yol açabilir. Kol ağrısı, sadece bir bölgede hissedilebileceği gibi omuz, boyun ya da göğüs bölgesinden yayılan bir ağrının da uzantısı olabilir.

Akondroplazi, doğumsal olarak gelişen ve en sık görülen orantısız cücelik türüdür. Bu durum, kemik gelişimini etkileyen bir genetik mutasyona bağlı olarak ortaya çıkar. Akondroplazide vücut gövdesi normal veya normale yakın büyürken özellikle kol ve bacaklarda belirgin kısalık görülür. Kişilerin boyları, yaş grubuna göre beklenen ölçülerin altında kalır ancak zeka gelişimi genellikle normal seyreder. Bu hastalık “iskelet displazisi” olarak adlandırılan bir grup kemik büyüme bozukluğu içerisinde yer alır ve doğrudan uzun kemiklerin büyüme plaklarındaki kıkırdak yapısının bozulması nedeniyle oluşur. Yani kemikler uzayamaz, ancak kalınlaşmaları ve sertleşmeleri normal şekilde devam eder. Bu da bireyin kısa boylu ancak belirgin büyük kafa yapılı, kısa kol-bacaklı ve tipik yüz görünümüne sahip olmasına neden olur. Akondroplazi, dünya genelinde 25.000 doğumda bir görülen nadir bir durumdur. Çoğu vakada rastgele genetik mutasyon sonucu ortaya çıkar; bazı durumlarda ise ebeveynlerden birinin taşıyıcı olması nedeniyle kalıtsal geçiş gösterir. Yaşam süresi genel olarak normaldir; ancak bazı tıbbi komplikasyonların görülme olasılığı, sağlıklı bireylere göre daha yüksektir.
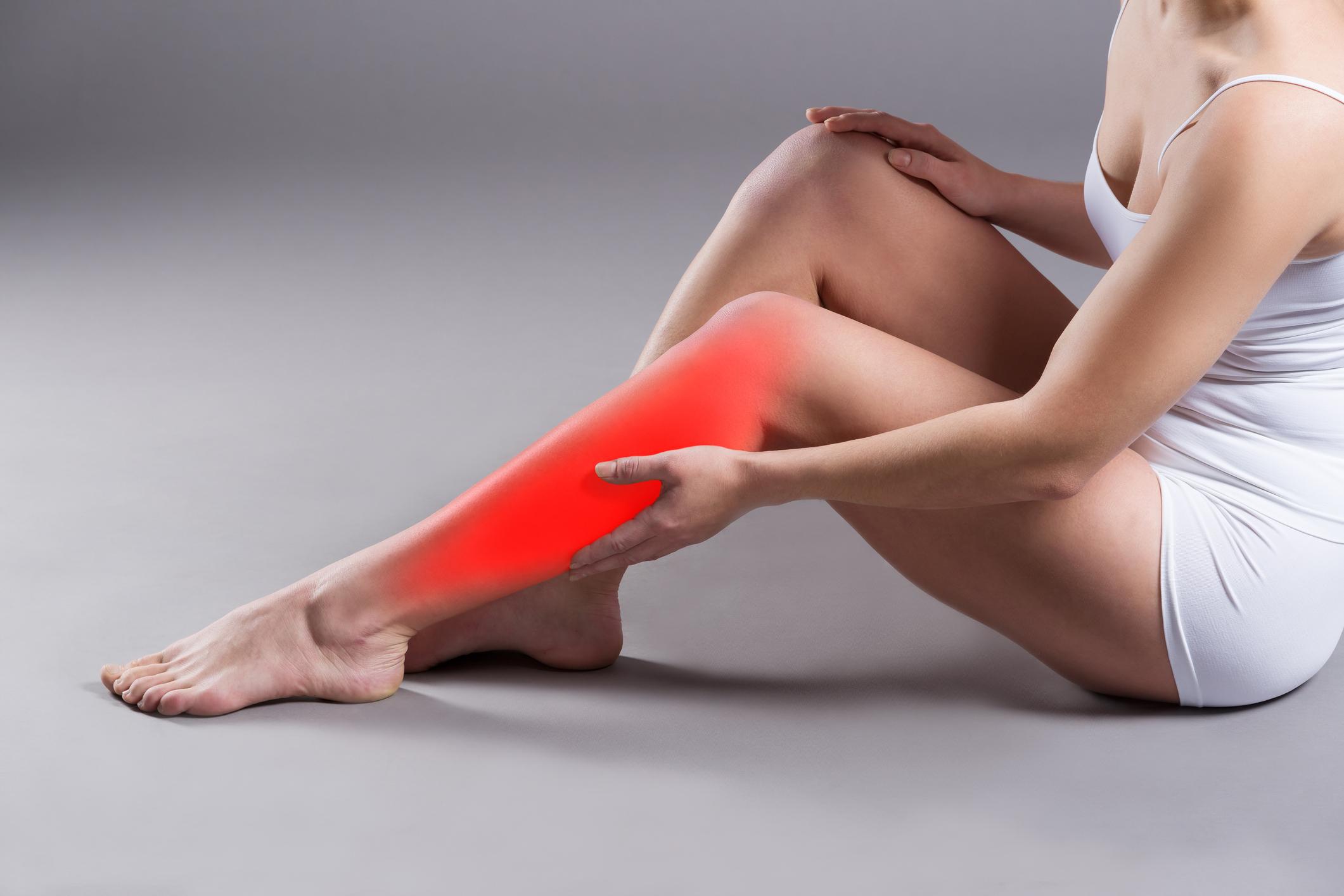
Baldır ağrısı, günlük yaşamda sık karşılaşılan ancak çoğu zaman göz ardı edilen bir rahatsızlıktır. Baldır; diz ile ayak bileği arasında kalan arkasında gastroknemius ve soleus kaslarının bulunduğu, oldukça yoğun çalışan bir bölgedir. Bu bölgedeki kaslar yürüme, koşma, zıplama gibi temel hareketlerin merkezinde yer alır. Aynı zamanda baldırda kan damarları, sinirler ve tendonlar da bulunur. Bu nedenle baldırda gelişen herhangi bir sorun, yalnızca kas kökenli değil, dolaşım ya da sinir sistemi kaynaklı da olabilir. Baldır ağrısı, hafif kas yorgunluğundan ciddi damar tıkanıklıklarına pek çok nedene bağlı gelişebilir. Ağrı bazen hareketle ortaya çıkar bazen istirahatte bile geçmeyebilir. Ağrının şiddeti, süresi ve eşlik eden belirtiler doğru tanı ve tedavi için önemli ipuçları verir. Özellikle ani başlayan, şiddetli ya da tek taraflı baldır ağrıları mutlaka ciddiye alınmalı ve doktor kontrolünde değerlendirilmelidir.
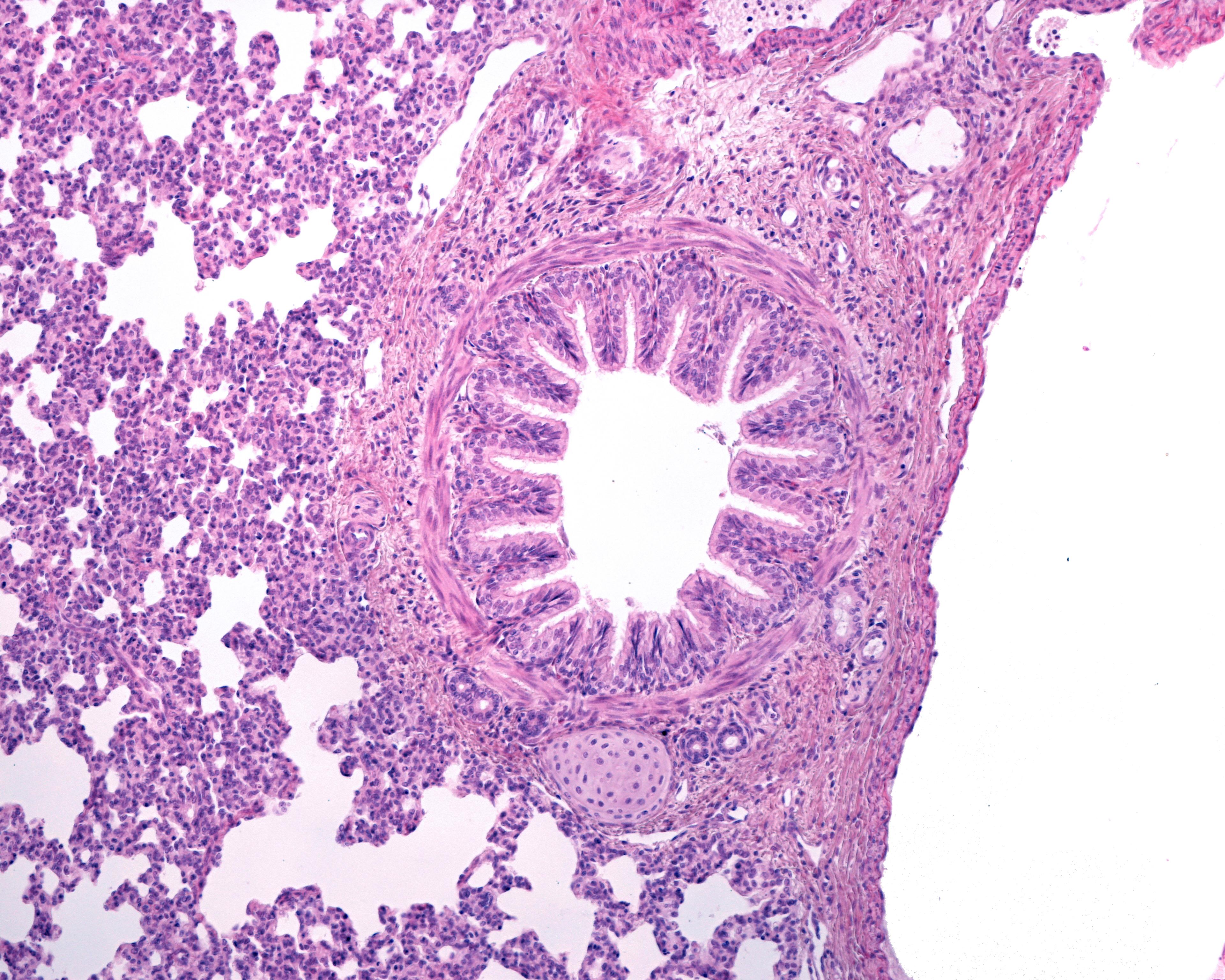
Kordoma, omurga ve kafatası tabanında gelişen nadir ve yavaş büyüyen bir kemik tümörüdür. Genellikle kuyruk sokumu (sakrum), omurganın farklı bölümleri ve kafatası tabanı gibi bölgelerde ortaya çıkar. Kordomalar embriyonik dönemde gelişen ve omurganın oluşumunda rol oynayan notokord kalıntılarından kaynaklanır. Bu tümörler yavaş büyümesine rağmen agresif olabilir ve çevre dokulara yayılabilir. Beyin sapı, omurilik ve sinirler üzerinde baskı oluşturabilmesi nedeniyle ciddi sağlık sorunlarına yol açabilir.

Özellikle çocukları ve gençleri etkileyen Ewing sarkomu, nadir ancak agresif bir kemik ve yumuşak doku kanseridir. Genellikle uzun kemiklerde veya pelvis, göğüs kafesi, kaburgalar gibi yumuşak dokularda gelişir. Bu hastalık, adını 1921 yılında Amerikalı patolog Dr. James Ewing’den almıştır ve Ewing sarkom ailesi tümörleri (ESFTs) olarak bilinen bir grup kanserin parçasıdır. Ewing sarkomu, hızlı büyüyen ve yayılma potansiyeli yüksek olan bir tümör türüdür. Hastalık, kemiklerin içinde veya çevresinde anormal hücrelerin hızla çoğalmasıyla başlar. Zamanla yakındaki sağlıklı dokulara ve hatta akciğerler, kemik iliği ve diğer organlara metastaz yapabilir. Genellikle 10-20 yaş arasındaki çocuklarda ve gençlerde görülse de nadiren yetişkinlerde de teşhis edilebilir.
Spor yaralanmalarının tanı, tedavi ve rehabilitasyon süreçlerini içeren Spor cerrahisi, özel bir tıbbi disiplin olarak tanımlanır. Bu alan, sporcuların performanslarını korumak ve yaşam kalitelerini artırmak amacıyla geliştirilmiş yöntemlere odaklanır. Spor sırasında meydana gelen kas, tendon, bağ, kıkırdak ve kemik hasarlarının tedavisinde kullanılan spor cerrahisi hem profesyonel sporcular hem de günlük fiziksel aktivite sırasında yaralananlar için çözümdür. Hızlı iyileşme ve spora dönüş sürecini desteklemeyi hedefleyen alan, genellikle minimal invaziv cerrahi yöntemler ile modern tıbbın en son teknolojilerini bir araya getirir. Spor cerrahisi, mevcut yaralanmaları tedavi etmeknin yanında tekrar eden yaralanmaların önlenmesine yönelik tedbirlerin alınmasında da kritik bir rol oynar. Spor yaralanmalarında multidisipliner bir yaklaşım benimseyerek ortopedi, fizyoterapi ve rehabilitasyon gibi alanlarla işbirliği içinde çalışır.
Minimal invaziv cerrahi yöntemler arasında yer alan diz artroskopisi, diz ekleminin detaylı şekilde incelenmesini sağlayan tanı ve tedavi yöntemidir. Bu işlemde özel kamera ve küçük cerrahi aletlerle dizin içine ulaşılır. Böylece çeşitli sorunlar tespit edilip tedavi edilebilir. Genellikle spor yaralanmaları, eklem hasarları veya ağrı şikayetlerinin çözümünde tercih edilen yöntem, kısa iyileşme süresi ve düşük risk oranlarıyla dikkat çeker.

Osteoartrit, eklem kıkırdağının zamanla aşınması ve hasar görmesi sonucu oluşan, dünya genelinde en yaygın görülen eklem hastalığıdır. Genellikle yaşlanma ile ilişkilendirilen bu durum diz, kalça, omurga ve eller gibi eklemlerde görülür. Kıkırdak dokusunun kaybı, eklem yüzeylerinde sürtünmeye neden olur. Bu durum ağrı, sertlik ve hareket kısıtlılığı ile sonuçlanır.

Omuz ve dirsek cerrahisi, üst ekstremite olarak adlandırılan omuz ve dirsek bölgelerindeki kas-iskelet sistemi hastalıklarının teşhis ve tedavisine odaklanan bir ortopedi dalıdır. Bu uzmanlık alanı, günlük yaşamı olumsuz etkileyen hareket kısıtlılıkları, ağrı ve eklem sorunlarını gidermek için hem cerrahi hem de cerrahi olmayan yöntemleri kullanır. Omuz ve dirsek eklemleri, vücudun en hareketli ve karmaşık yapılarına sahip olduğu için bu bölgelerdeki problemlerin tedavisi büyük bir özen ve uzmanlık gerektirir.
Artroskopi, eklem hastalıklarının tanı ve tedavisinde kullanılan minimal invaziv bir cerrahi yöntemdir. Bu yöntem, küçük bir kamera ve cerrahi aletler yardımıyla eklem içerisindeki sorunları görselleştirmek ve müdahale etmek amacıyla gerçekleştirilir. Genellikle diz, omuz, bilek ve kalça gibi büyük eklemlerde uygulanır. Kısa iyileşme süresi ve minimal yara izi gibi avantajlarıyla ameliyat sonrası sürecin rahat geçirilmesine destek veren bir yöntemdir.
Kas-iskelet sistemi; kemikler, eklemler, kaslar, tendonlar, bağlar ve sinirlerden oluşur ve vücudun hareket etmesini, stabilitesini ve desteklenmesini sağlar. Günlük yaşamda karşılaşılan kazalar, spor yaralanmaları, doğuştan gelen yapısal bozukluklar veya yaşa bağlı aşınmalar sonucu bu sistemde hasarlar oluşabilir. Ortopedi cerrahisi, kas-iskelet sisteminde meydana gelen bozuklukların, yaralanmaların ve hastalıkların cerrahi yöntemlerle tedavi edilmesini amaçlayan bir tıp dalıdır. Hastaların hareket kabiliyetini korumak, ağrıyı azaltmak ve yaşam kalitesini artırmak amacıyla uygulanır.

Kas ağrısı olarak da bilinen miyalji, günlük aktivitelerden keyif almanızı zorlaştırabilir. Sabah kahvenizi içtikten sonra mutfak sandalyesinden kalkmak veya kapıya açtığından açmak için yürümek gibi küçük şeyleri bile zorlaştırabilir. Çoğu insanın zaman zaman farklı derecelerde deneyimlediği bir şeydir. Miyalji çocuklar da dahil olmak üzere herkeste görülebilir. Hem yetişkinler hem de çocuklar, aşırı efor, yaralanma veya iltihaplı durumlar gibi sistemik nedenlerden dolayı kas ağrısı yaşayabilir.
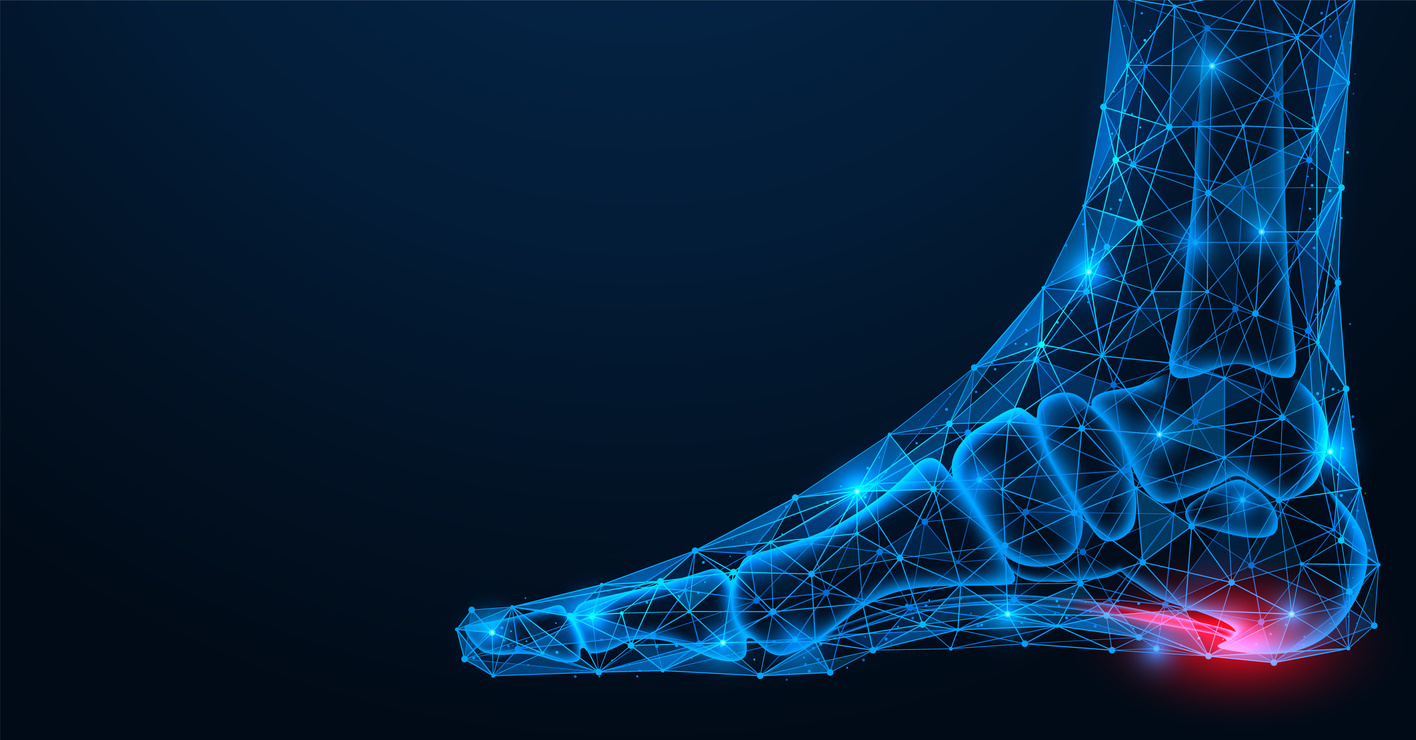
Topuk dikeni, günlük yaşamda fark edilmeden başlayan ama ilerledikçe yürümeyi zorlaştıran en yaygın ortopedik rahatsızlıklardan biridir. Sabah yataktan kalkıldığında topuğun alt kısmında hissedilen batma ya da yanma hissi genellikle bu hastalığın ilk belirtisidir. Topuk kemiğinde oluşan küçük kemiksi çıkıntı, zamanla hem ayak tabanında hem de çevre dokularda ağrıya yol açabilir.

Boyun ağrısı, başın üst kısmından omuzların arasına kadar olan bölgede hissedilen rahatsız edici bir durumdur. Boyun ağrısı veya tıptaki ismi ile servikalji, altta yatan nedenlere bağlı olarak günlerden yıllara kadar farklı sürelerde devam edebilen bir rahatsızlıktır. Fiziksel zorlanma durumlar, hatalı duruş alışkanlıkları, stres ile kasların gerilmesi, osteoartrit, omurga stenozu, fıtık, sinir sıkışması gibi birçok farklı rahatsızlık boyunda ağrıya neden olabilir. Şiddeti hafif rahatsızlıklardan ciddi sağlık sorunlarına kadar değişebilir. Boyun ağrısından kurtulmanın yolları ise çeşitlilik gösterir. Doğru duruş alışkanlıklarını edinmek, düzenli egzersiz yapmak, boyun kaslarını güçlendiren hareketler yapmak, stresi azaltıcı teknikleri uygulamak ve ergonomik çalışma ortamlarını tercih etmek boyun ağrısını hafifletmede etkili olabilir.

Bel tutulması yaygın bir sırt ağrısı türüdür. Kişiler acı verici bir şekilde sızlayabilir veya kasılabilir. Bu durum genellikle ani ve hızlı bir hareket sonrasında veya aşırı zorlanma, ağırlık kaldırma gibi etkenlerle ortaya çıkar. Rahatsızlığın birçok farklı nedeni olabilir. Örneğin, ani ve yanlış bir hareketle bel bölgesine fazla yük binmesi, beldeki kasları ve bağları zorlayarak spazmlara neden olabilir. Kas zayıflığı, kötü duruş alışkanlıkları, obezite, disk kayması, bel fıtığı gibi kronik bel rahatsızlıkları da rahatsızlığın ortaya çıkmasına katkıda bulunabilir. Travma, stres, kas yaralanmaları veya belirli tıbbi durumlar da tetikleyiciler arasında yer alabilir. Bel tutulması ani ve şiddetli ağrıya neden olan bir durumdur ve acil doktor müdahalesi gerektirebilir. İlk müdahalenin ardından doktor kontrolünde buz ve ısı gibi evde uygulanan tedavilerin yanı sıra kas gevşeticiler, masajlar, esneme hareketleri ve egzersizler yardımcı olabilir. Bu durum bazen ciddi bir rahatsızlığın işareti olabilir.

Ayak şişmesi, vücudun alt kısmında sıvı birikimi, dolaşım bozukluğu veya doku iltihabı nedeniyle ortaya çıkan yaygın bir durumdur. Günlük yaşamda uzun süre ayakta kalmak, sıcak hava, hamilelik veya çeşitli hastalıklar bu soruna neden olabilir. Çoğu zaman zararsız olsa da bazı durumlarda ciddi sağlık sorunlarının habercisi olabilir. Özellikle şişlik tek ayakta görüldüğünde, ağrı, morarma veya kızarıklık eşlik ediyorsa mutlaka tıbbi değerlendirme gerekir.

Bacak ağrısı sık karşılaşılan bir şikayet olup bazı durumlarda meydana gelen ağrının asıl kaynağının direkt olarak anlaşılması mümkün olmayabilir. Genel olarak bacak ağrısının bir yaralanma veya travma öyküsü sonucunda meydana geldiği düşünülse de çeşitli bacak ağrılarında düşme veya kaza geçirme gibi spesifik durumlar mevcut olmayabilir. Artrit yani eklem iltihabı başta olmak üzere çeşitli sağlık problemleri nedeniyle ortaya çıkan bacak ağrısı uygun tanı ve tedavi verilmemesi halinde kötüleşerek bireylerin yaşam kalitesini bozabilen bir şikayettir. Bacak ağrısı şikayeti genel olarak kasık bölgesi ile ayaklar arasındaki vücut bölgelerinde gelişen ağrıyı tarif etmek için kullanılır. Kronik (uzun süreli) veya akut (ani) olarak gelişebilen bu problem ile ilgili merak ettiğiniz diğer konular için yazının devamını takip edebilirsiniz.

Kireçlenme eklemlerdeki dejeneratif bir durumu ifade eder. Genellikle yaşlılık ile ilişkili olan bu durum eklem kıkırdağının zamanla aşınması ve kaybolması sonucu ortaya çıkar. Kireçlenme genellikle dizler, kalça, eller ve omurga gibi vücudun farklı bölgelerinde görülebilir. İlerleyen yaş, genetik faktörler, obezite, eklem yaralanmaları ve genel eklem sağlığı gibi pek çok faktör kireçlenme riskini artırabilir.

Diz ağrısı her yaştan insanda görülebilen bir sorun olsa da, bazı durumlarda günlük yaşamı oldukça zorlaştırabilir. Başlangıçta diz ağrısına evde uygulanabilecek yöntemler vardır. Diz ağrısı uzun süreli olursa uzman bir doktora başvurmanız tavsiye edilir.

Boyunda hissedilen sertlik ve ağrı günlük yaşam aktivitelerini olumsuz etkileyebilen bir durumdur. "Boyun tutulması" olarak bilinen bu durum; kas gerginliği, aşırı kullanım veya kötü duruş nedeniyle ortaya çıkabilir. Belirtileri boyun bölgesindeki sertlik, ağrı ve hareket kısıtlılığı şeklinde ortaya çıkar. Genellikle birkaç gün içinde kendiliğinden iyileşme eğiliminde olsa da belirtiler kalıcı hale gelirse veya şiddetlenirse profesyonel tıbbi yardım almak önemlidir.
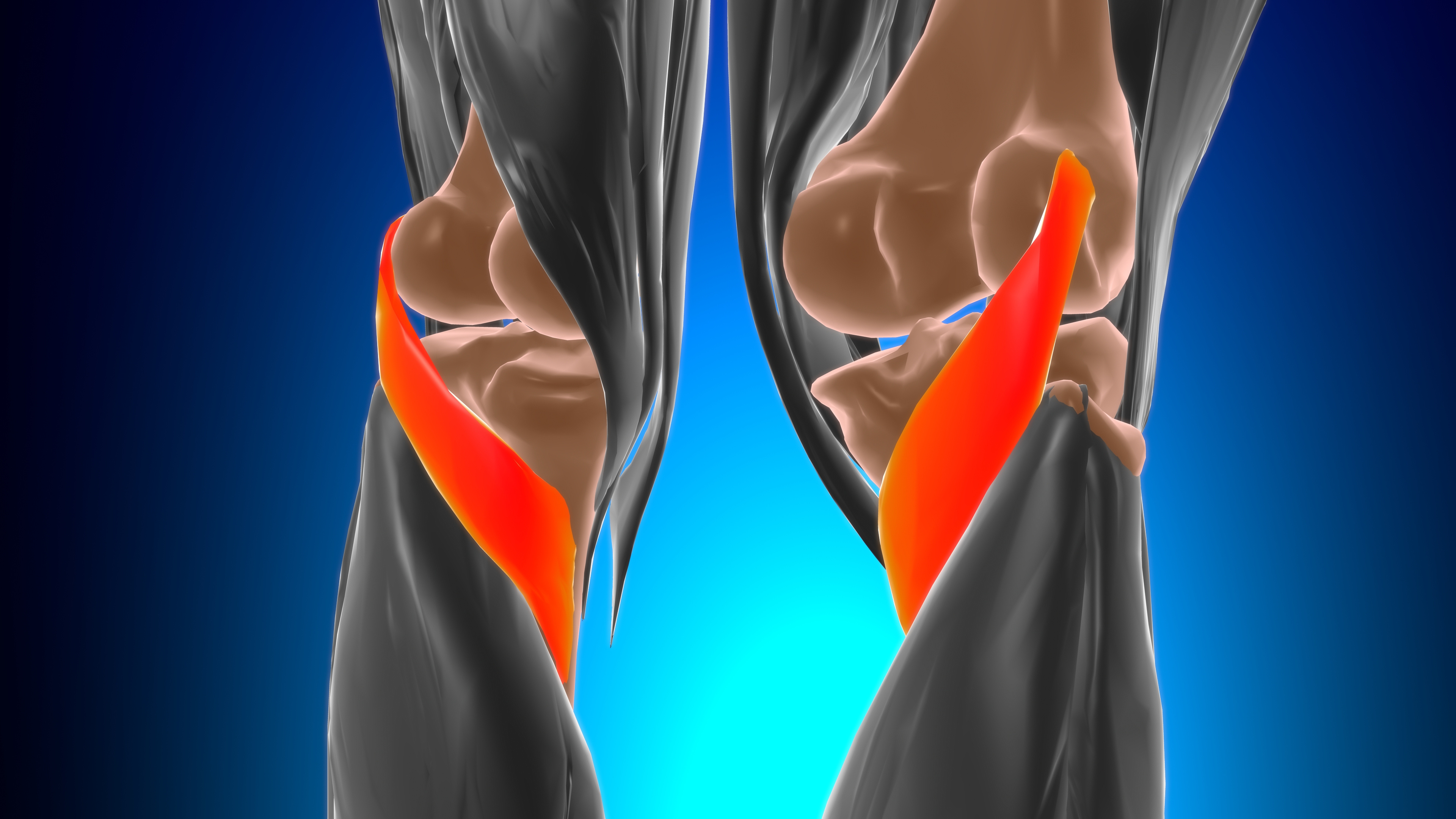
Ön çapraz bağ uyluk kemiği ile kaval kemiğini birbirine bağlamaya yardımcı olan bir bağ dokusudur. Ön çapraz bağ kopması bu bağ dokusunun yırtılması veya kopması ile görülen bir durumdur. Bu tür yaralanmalar en sık futbol, basketbol gibi ani durma veya yön değiştirme, atlama ve iniş çıkış içeren spor aktivitelerinde meydana gelir. Dizde şişlik, dengesizlik hissedebilir ve kişiye çok şiddetli acı verebilir. Yaralanmanın ciddiyetine bağlı olarak tedavi yöntemleri, yırtılan bağın ameliyatı, ameliyat sonrası rehabilitasyonu ile fizik tedavi ve rehabilitasyon egzersizlerini içerir.

Kaslarımız, günlük yaşamda yaptığımız hemen her hareketin temel taşıdır. Ancak ani zorlanmalar, ağır egzersizler, yanlış vücut kullanımı ya da travmalar gibi nedenlerle kaslarda çeşitli hasarlar meydana gelebilir. Bu hasarlardan biri de sık görülen ve zaman zaman ciddi sonuçlara yol açabilen kas yırtılmasıdır. Kas liflerinin kısmen ya da tamamen kopması şeklinde gelişen bu durum, hafif ağrılardan hareket kısıtlılığına kadar farklı semptomlarla kendini gösterebilir. Özellikle sporcular, aktif bireyler veya fiziksel olarak yoğun çalışan kişiler kas yırtılması riski altında olabilir.Kaslarımız, günlük yaşamda yaptığımız hemen her hareketin temel taşıdır. Ancak ani zorlanmalar, ağır egzersizler, yanlış vücut kullanımı ya da travmalar gibi nedenlerle kaslarda çeşitli hasarlar meydana gelebilir. Bu hasarlardan biri de sık görülen ve zaman zaman ciddi sonuçlara yol açabilen kas yırtılmasıdır. Kas liflerinin kısmen ya da tamamen kopması şeklinde gelişen bu durum, hafif ağrılardan hareket kısıtlılığına kadar farklı semptomlarla kendini gösterebilir. Özellikle sporcular, aktif bireyler veya fiziksel olarak yoğun çalışan kişiler kas yırtılması riski altında olabilir.

Cam kemik hastalığı olarak bilinen osteogenesis imperfekta, kolajen üretimindeki bir defekt kaynaklı oluşan rahatsızlıktır. Kolajen proteini vücut yapılarının bir arada tutulmasına destek olan önemli bir proteindir. Birçok türü bulunan bu proteinin vücutta en fazla bulunan formu tip 1 kolajendir. Tip 1 kolajen kemik, gözün beyaz kısmı, ligamentler ve dişlerin yapısında yer alır. Cam kemik hastalığında tip 1 kolajen üretiminde bir defekt söz konusudur. Cam kemik hastalığı hakkında merak ettiğiniz diğer konular için yazının devamını takip edebilirsiniz.
El cerrahisi, el ve bilek bölgesindeki rahatsızlıkları tedavi etmek amacıyla uygulanan cerrahi dalıdır. Bu alan ellerin karmaşıklığı ve önemi nedeniyle büyük bir uzmanlık gerektirir. El cerrahisi, eldeki yaralanmaları, dejeneratif hastalıkları, doğumsal anormallikleri ve diğer tıbbi sorunları ele almaktadır.

Topuk dikeni, halk arasında sık görülen bir sağlık sorunudur. Genellikle tek ayakta görülen topuk dikeni bazı durumlarda her iki ayakta da olabilir. Topuk dikeni sorunu yaşayan kişilerde görülen ağrının hafifletilmesi için farklı tedavi yöntemleri mevcuttur.
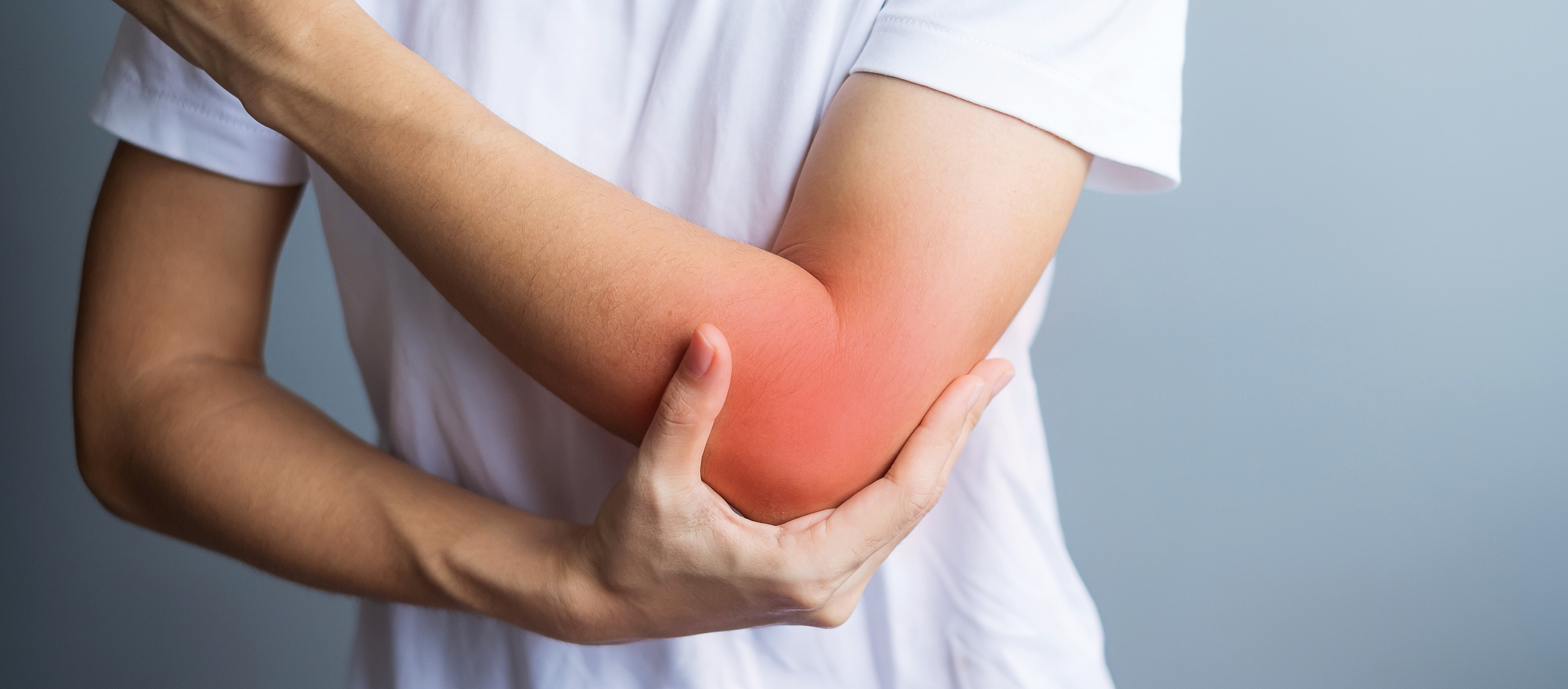
Tenisçi dirseği ön kol kaslarında bulunan tendonların kişinin dirseğinin dış tarafındaki kemiğe bağlandığı yerde meydana gelen ağrıları ifade eder.
Ortopedi ve Travmatoloji, geçmişi uzun yıllar öncesine dayanan ve günümüzde modern tıbbın gelişmesiyle birlikte büyük ilerleme kaydetmiş bir tıp bilimidir.

Diz eklemi, insan vücudunun hem en büyük hem de en karmaşık eklemlerinden biridir. Günlük yaşamda yürümekten merdiven çıkmaya, spor yapmaktan ağır yük taşımaya kadar pek çok hareketin merkezinde yer alır. Diz ekleminin içinde yer alan menisküsler ise adeta birer şok emici gibi davranarak kemikler arasındaki sürtünmeyi azaltır, eklem yükünü dengeler ve dizin sağlıklı çalışmasını sağlar. Ancak ani hareketler, yanlış spor teknikleri, kazalar ya da yaşa bağlı dejeneratif süreçler menisküsün yırtılmasına yol açabilir. Menisküs yırtıkları yalnızca sporcuların değil, günlük hayatında yanlış hareketler yapan ya da fazla kiloya sahip kişilerin de karşılaşabileceği yaygın bir eklem problemidir.
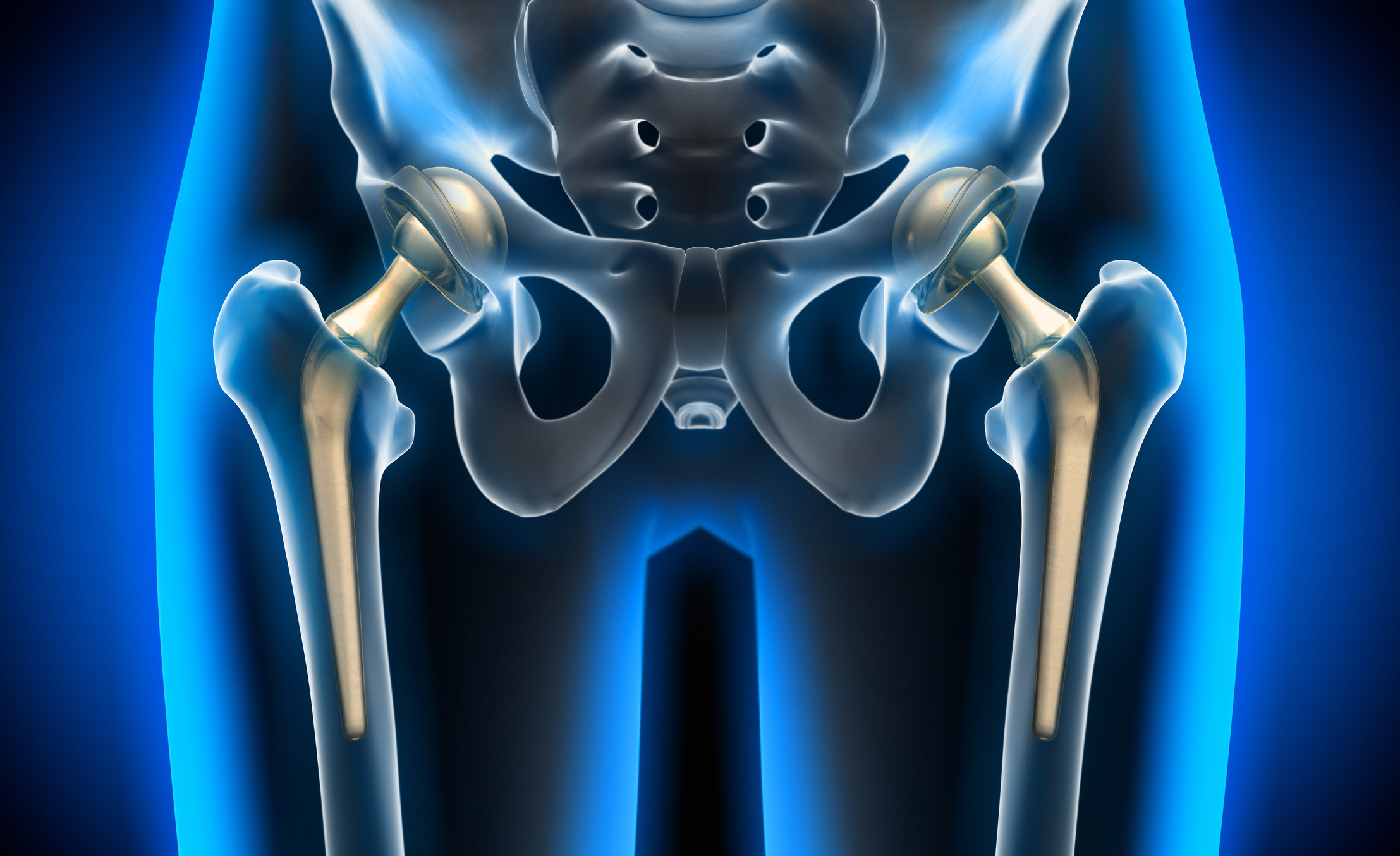
Kalça artroplastisi olarak da adlandırılan kalça protezi ameliyatı, kalça ekleminin zarar görmüş veya yıpranmış kısımlarının yapay bir implant ile değiştirilmesi işlemidir.

Yaşlanmayla birlikte kemiklerin zayıflaması, denge ve görme gibi problemler, düşme sonucu kalça kırık riskini de yükseltiyor.
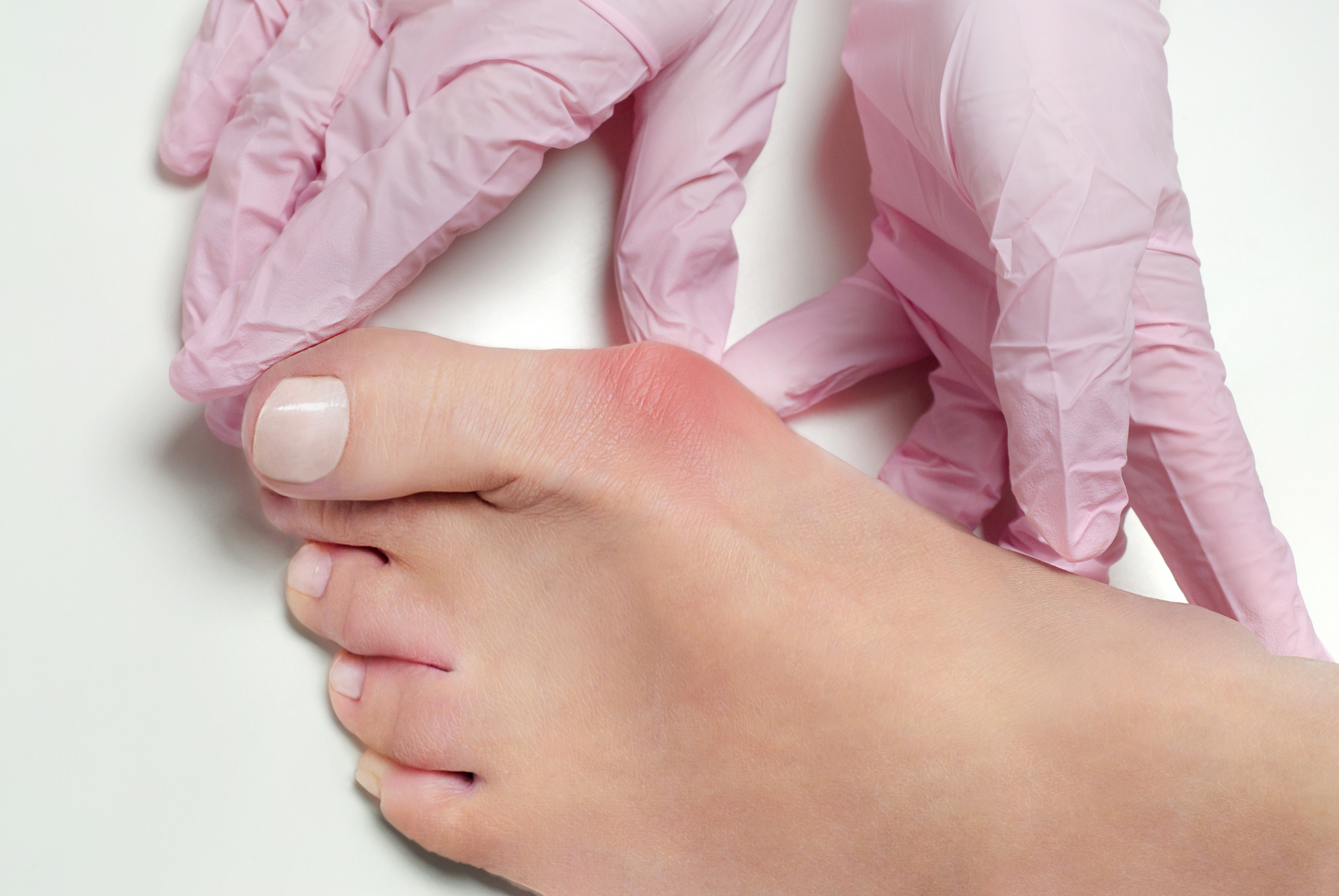
Halluks valgus veya toplumda bilinen ismiyle baş parmak çıkıntısı genellikle orta yaşlardan itibaren görülen ve baş parmağın içe doğru dönmesiyle oluşan bir hastalıktır. Baş parmak içe doğru döndükçe bu parmaktaki tarak kemiği de dışa doğru döner ve ayakta şekil bozukluğu oluşur. Gelişen bu dışa dönüklük nedeniyle ayakta ağrı ve ayakkabı içerisinde ağrıya neden olur. Ayakkabı içerisinde oluşan ağrının yanı sıra hastalık ilerledikçe, hastalar yürürken de halluks valgus nedeniyle ağrı ve acı çekerler. Aynı zamanda baş parmak çevresinde su toplaması ve dolaşım bozukluğuna bağlı olarak iltihap ve şişme olabilir. Ayak tabanını net şekilde basamamak duruş bozukluğuna ve nasır oluşumuna neden olabilir ve bu şekilde bir dizi rahatsızlık oluşur.
Düztabanlık, ayak tabanında normalde bulunması gereken iç kavisin olmaması durumudur. Bu kavis, yürürken vücut ağırlığının dengeli dağılmasını sağlar. Ancak bu yapı bozulduğunda, ayaklar yere tamamen düz basar. Bu durum doğuştan olabileceği gibi, zamanla kas ve bağ dokularının zayıflamasıyla da gelişebilir. Her yaşta görülebilen bu ortopedik problem, hafif ağrılarla başlayıp ilerleyen dönemlerde yürüme bozukluğu, diz ve bel ağrıları gibi sorunlara yol açabilir. Hafif vakalarda kişi herhangi bir belirti yaşamadan günlük yaşantısına devam edebilirken, bazı bireylerde uzun süre ayakta kalmak bile zorlayıcı olabilir. Düztabanlık, sadece ayakları değil, vücut mekaniğini de etkileyen bir sorundur. Bu nedenle belirtiler ihmal edilmemeli ve gerekirse tedavi seçenekleri değerlendirilmelidir.
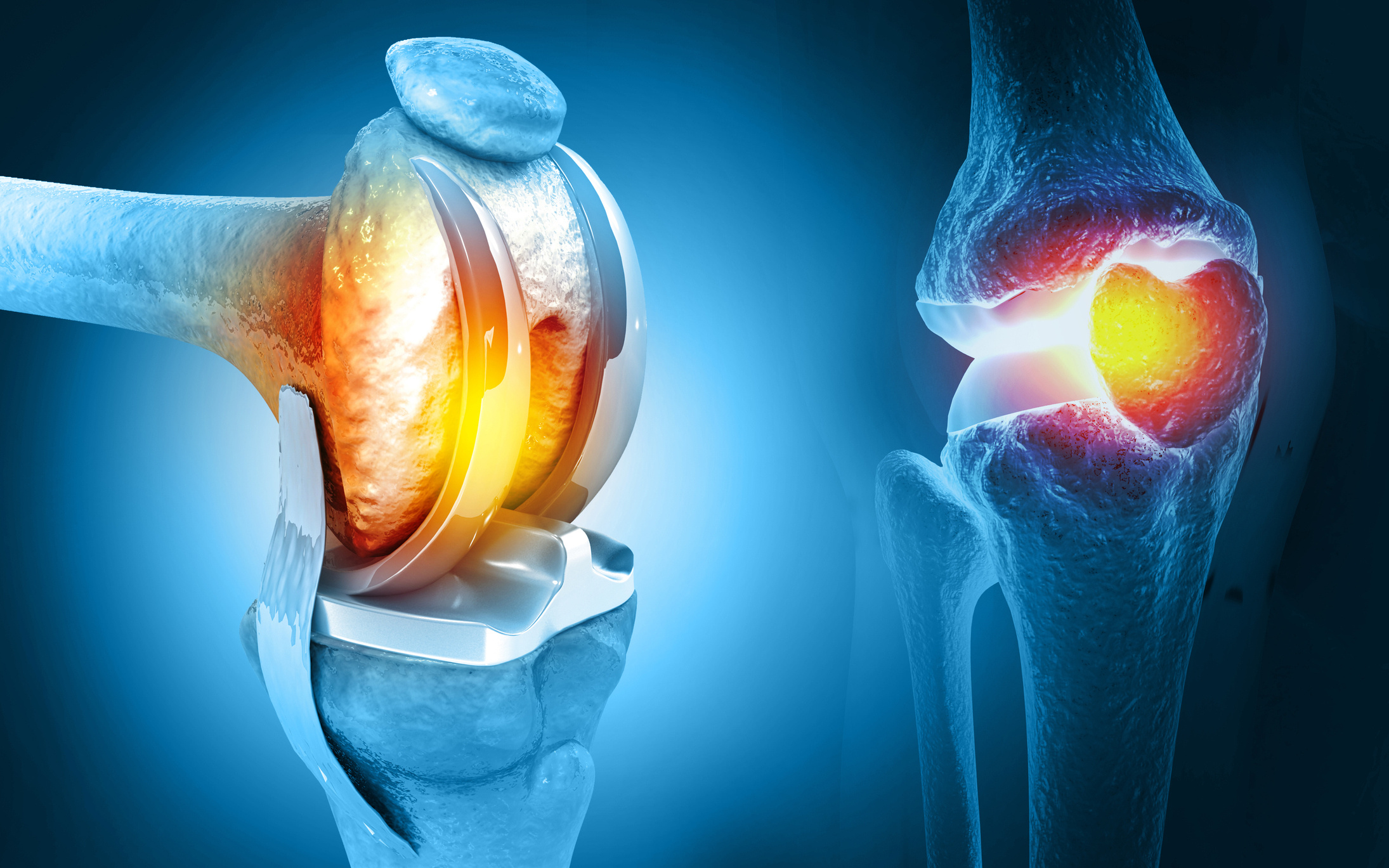
Diz protezi çeşitli problemlere bağlı olarak eklem hareketinin kısıtlandığı bireylerde uygulanabilen ve kişinin yaşam kalitesinin iyileştirilmesini sağlayan bir cerrahi uygulamadır.

Boy uzunluğu, bireyin hem fiziksel görünümü hem de psikolojik iyi oluşu üzerinde önemli bir etkiye sahiptir. Günümüzde tıp alanındaki gelişmeler sayesinde, yalnızca doğumsal veya travmaya bağlı kısalıklar değil, estetik ve özgüven kaygıları da cerrahi olarak ele alınabilmektedir. Boy uzatma ameliyatı, kemiklerin kontrollü biçimde uzatılmasını sağlayan ileri düzey bir ortopedik cerrahi yöntemdir. Uzun ve disiplin gerektiren bir süreç olması nedeniyle doğru hasta seçimi, ayrıntılı değerlendirme ve uzman hekim takibi büyük önem taşır.

En sık karşılaşılan kas-iskelet sistemi sorunlarından biri olan bel ağrısı, yaşam kalitesini ciddi şekilde etkileyebilir. Günlük yaşamda yapılan yanlış hareketler, uzun süre hareketsiz kalmak ya da yoğun fiziksel aktiviteler belde baskıya neden olarak ağrıya yol açabilir. Bel ağrısı, geçici kas spazmlarından, omurga yapısında bozulmaya kadar pek çok nedenle ortaya çıkabilir. Ayrıca her yaştan bireyi etkileyebilir. Kimi zaman dinlenme ve basit tedbirlerle geçebilen bel ağrıları, bazı durumlarda ileri tetkik ve tedavi gerektiren kronik bir hal alabilir.

Ayaklar ve ayak bilekleri gün içerisinde vücudun bütün yükünü taşıyan ve darbelere en çok maruz kalan uzuvlardandır.

Ayak, otuz üç eklemden oluşan ve bu eklemlere bağlı çok sayıda bağ bulunduran bir yapıdır.
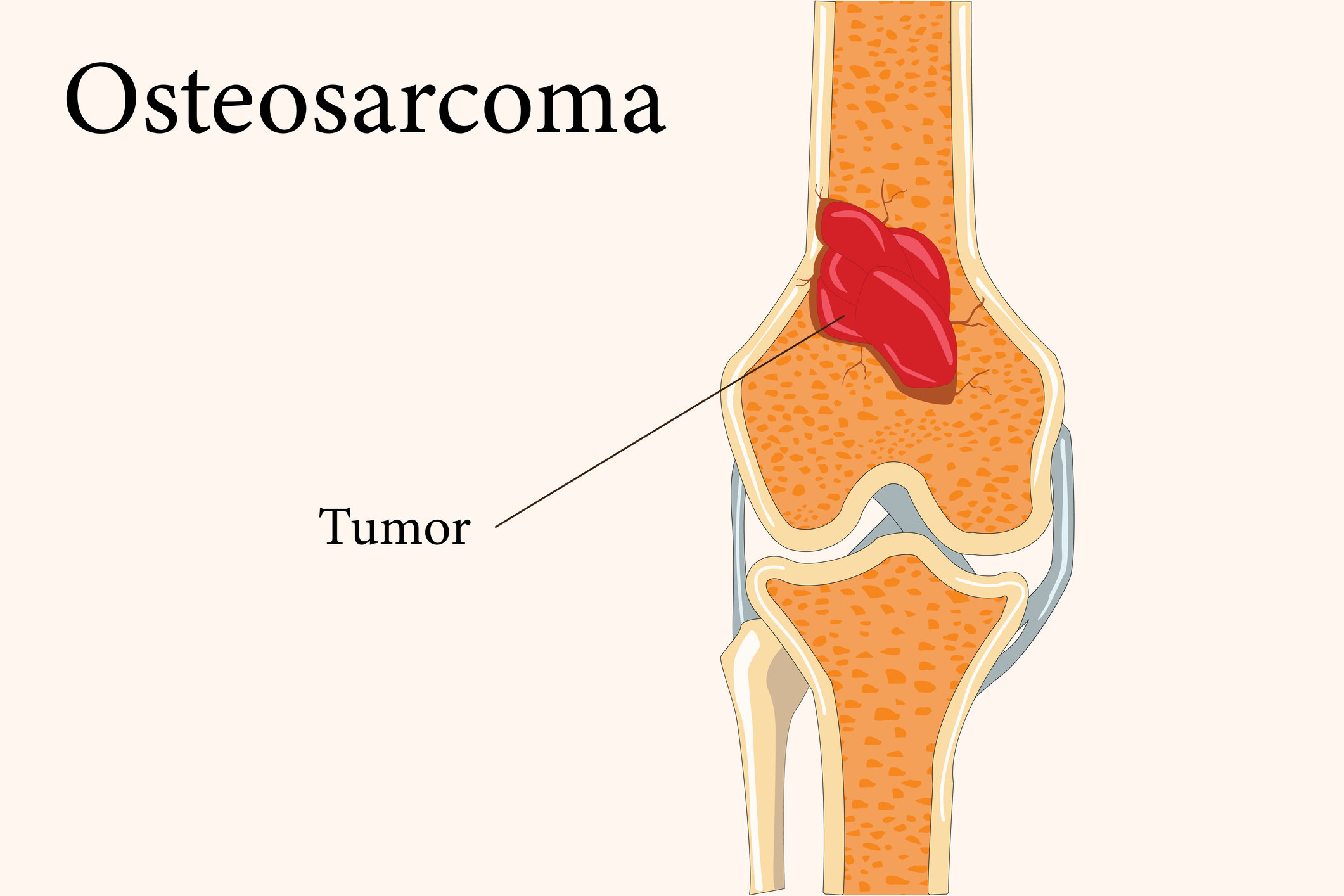
Osteosarkom, özellikle çocukluk ve ergenlik döneminde görülen en yaygın kötü huylu kemik tümörlerinden biridir. Hızlı ilerlemesi, çevre dokulara ve uzak organlara yayılabilme potansiyeli nedeniyle ciddi bir hastalık olarak kabul edilir. Çoğunlukla uzun kemiklerde, özellikle diz çevresi ve uyluk kemiğinde ortaya çıkar. Erken yaşlarda büyüme hızının fazla olması, bu tümörün gelişiminde önemli bir risk faktörü olarak değerlendirilir. Osteosarkom, nadir görülen bir kanser türü olsa da, ortaya çıktığında hem hastayı hem de ailesini fiziksel, psikolojik ve sosyal açıdan derinden etkiler.

Marfan sendromu, bağ dokusunu etkileyen kalıtsal bir genetik hastalıktır. Vücudun iskelet sistemi, kalp-damar yapısı, gözler ve hatta akciğerler üzerinde önemli etkiler yaratabilir. Bağ dokusu, organların esnekliğini ve dayanıklılığını sağlayan temel yapıdır; bu dokunun zayıflaması birçok sistemde bozulmalara yol açar. Marfan sendromuna sahip kişiler genellikle uzun boylu, ince yapılı ve uzun kol-bacak oranlarına sahiptir. Bununla birlikte hastalığın en tehlikeli tarafı, kalp ve damar sisteminde oluşturduğu komplikasyonlardır. Aort damarı genişlemesi ve yırtılması riski bu sendromun en ciddi sonuçlarından biridir ve tedavi edilmediği takdirde hayati tehlike oluşturabilir. Dünya genelinde her 5.000 kişiden yaklaşık birinde görülen Marfan sendromu hem kadınlarda hem erkeklerde eşit oranda ortaya çıkar. Hastalık genellikle çocukluk döneminden itibaren fark edilebilse de, belirtiler bazen ergenlikte veya yetişkinlikte belirginleşir.
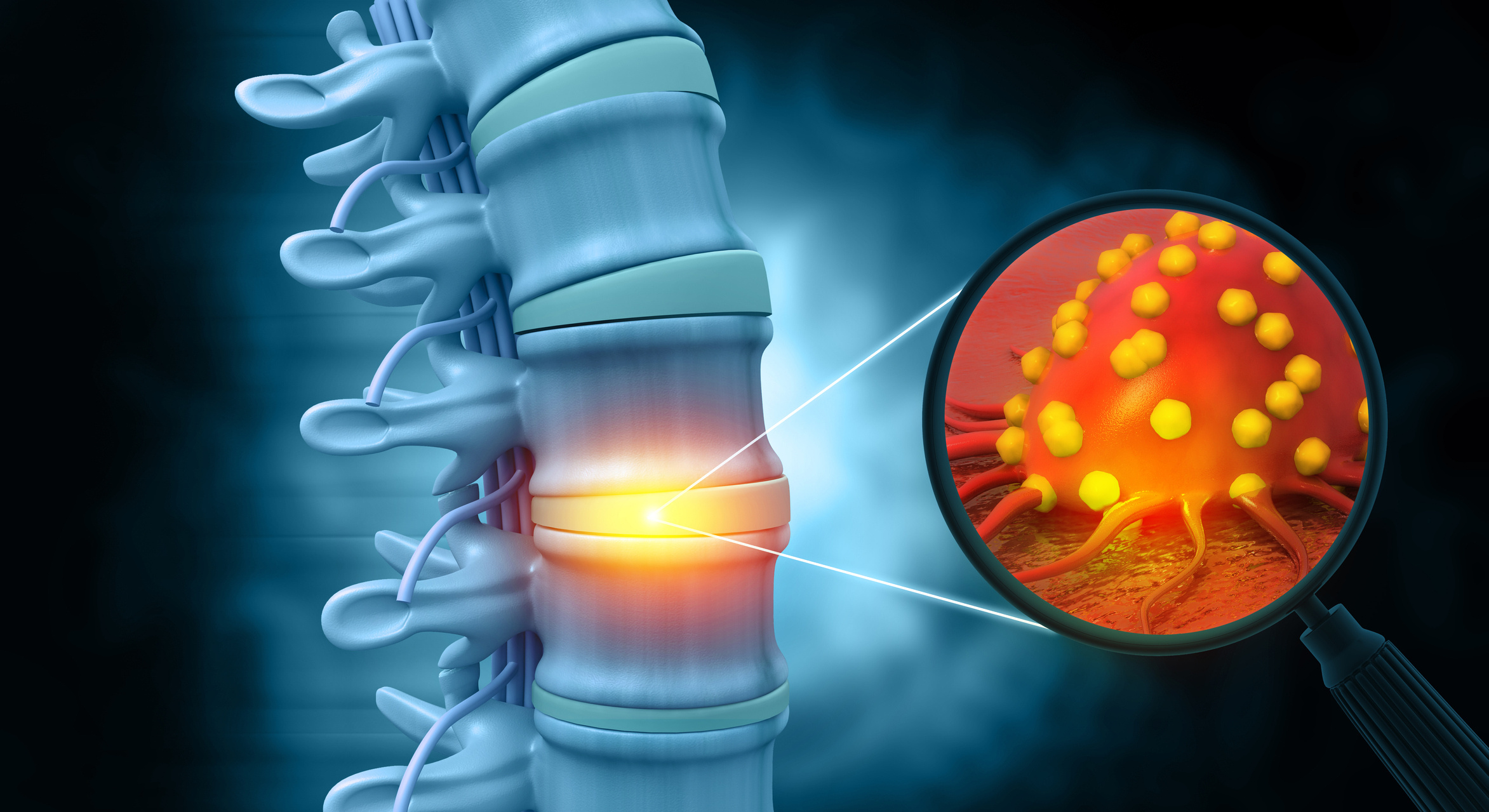
Tümör, kontrolsüz bölünen vücut hücrelerinin ortaya çıktıkları doku ve/veya organ içerisinde kitlesel olarak büyümeleri sonucunda oluşturduğu kitle ya da şişliktir. Çoğu kemik tümöründe sebep bilinmez. Büyüyen tümör zamanla sağlıklı dokulara yayılarak sağlıklı dokuların anormal dokularla yer değiştirmesine neden olur ve kemiği zayıflatarak patolojik kırıklara yol açar. Eğer gerekli önlem alınmazsa saldırgan tümörler geliştikleri organ sistemi içerisinde işlevsel olarak yetmezliğe ve hatta tüm vücut metabolizmasını etkileyerek yaşamı tehdit edebilir.

Modern tıbbın en umut vadeden alanlarından biri olan kök hücre tedavileri, pek çok hastalığın tedavisinde devrim niteliğinde gelişmeler sunmaktadır. Kök hücreler, vücuttaki diğer hücrelere dönüşebilme yeteneğine sahip özel hücrelerdir. Bu özellikleri sayesinde, hasar gören ya da işlevini yitiren dokuların onarılmasında önemli rol oynarlar. Günümüzde kök hücre tedavisi; ortopedik rahatsızlıklardan cilt yenilenmesine, organ hastalıklarından nörolojik sorunlara kadar çok geniş bir yelpazede kullanılmaya başlanmıştır. Ancak bu tedavi yöntemi hâlâ gelişim sürecindedir ve her hasta için uygun olmayabilir.
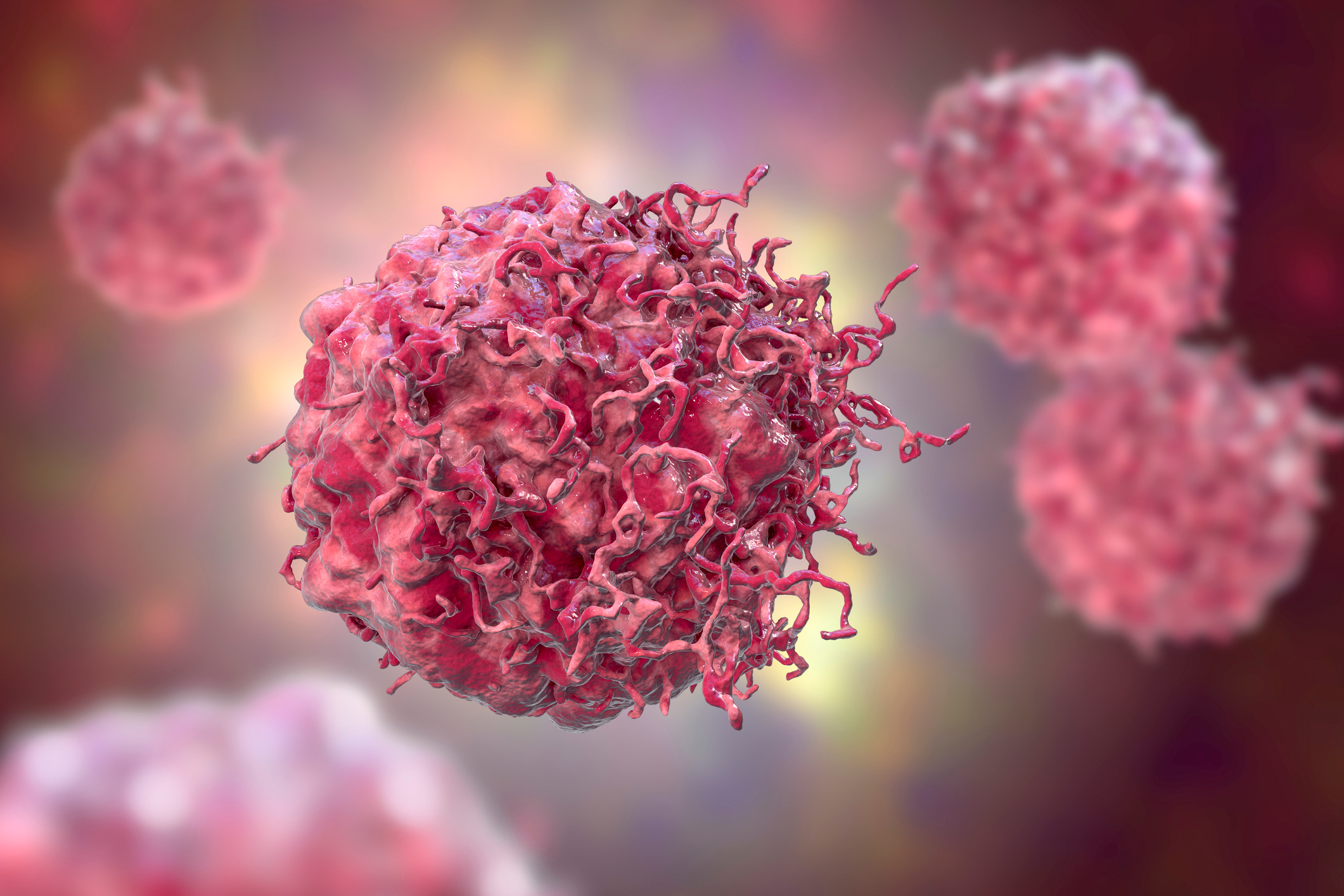
Yumuşak doku kanseri, tıp literatüründe sarkom olarak adlandırılan ve vücudun kas, yağ, sinir, kan damarı ve bağ dokusu gibi destekleyici dokularından gelişen nadir bir kanser türüdür. Yavaş veya hızlı seyirli olabilir ancak bazı alt tipleri agresif davranış göstererek kısa sürede çevre dokulara ve uzak organlara yayılabilir. Her yaşta görülebilmesine rağmen, bazı tipleri çocuklarda, bazıları ise ileri yaşlarda daha sık ortaya çıkar. Erken dönemde belirti vermemesi ve farklı klinik tablolara yol açabilmesi nedeniyle tanısı zaman zaman gecikebilir. Bu nedenle sarkomun nedenleri, belirtileri, risk faktörleri ve tedavi seçeneklerini bilmek, hem erken tanı hem de etkili tedavi açısından büyük önem taşır.
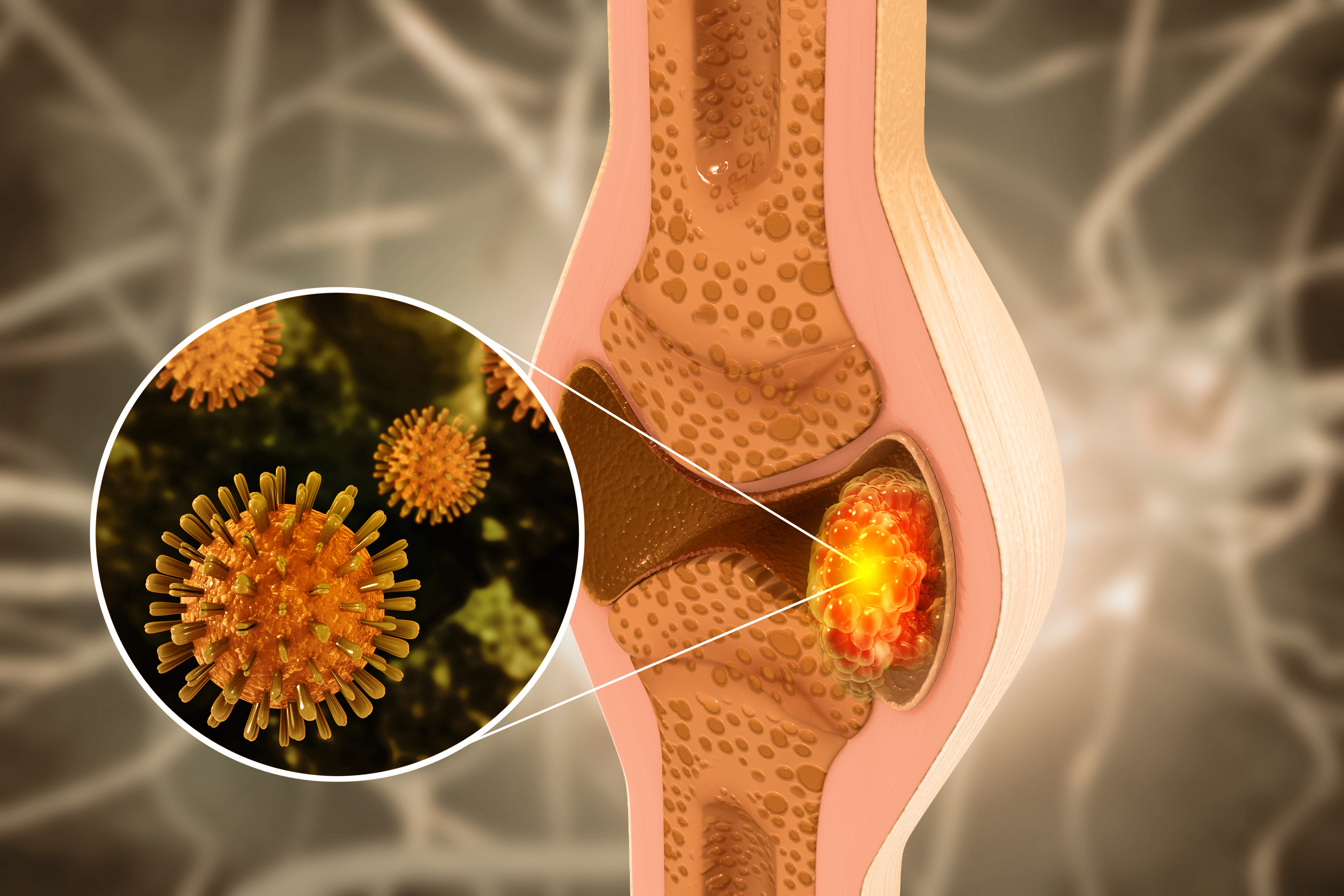
Kemik hücrelerinin kontrolsüz çoğalması sonucu gelişen ve genellikle kemik dokusunda oluşan nadir bir kanser türüdür. Bu tür kanser, kemik yapısını bozarak güçsüzleşmesine, kırılma riskinin artmasına ve günlük yaşam kalitesinin düşmesine yol açar. Çoğunlukla çocuklar ve genç yetişkinlerde görülen kemik kanseri, vücudun herhangi bir kemiğinde ortaya çıkabilir. Ancak en sık uzun kemiklerde, özellikle bacaklarda ve kollarda gözlemlenir.
Hizmet Alanları
Bölümde; malign kemik ve yumuşak doku tümörleri osteosarkom, Ewing sarkomu, kondrosarkom, fibrosarkom, metastatik karsinom, miyelom ve diğer metastatik kemik tümörlerinin tedavisi gerçekleştiriliyor. Konusunda uzman ve deneyimli bir ekip, tümörün çıkarılması sonrasında uzvun korunması için ekstremite koruyucu cerrahi girişimler uygulamaktadır.
Tedavi Yöntemleri
İnsan vücudunun kendini iyileştirme potansiyelinden yararlanma konusundaki gelişmeler heyecan verici. Bu yenileyici tedavi yaklaşımının en popüler örneklerinden biri olan PRP (Trombositten Zengin Plazma) diz kireçlenmesinin erken dönem tedavisi için de kullanılıyor ve sonuçlar hayli başarılı. Diz ağrısı, ortopedi polikliniklerine en sık başvurma nedenlerinden biri. Özellikle 50 yaş üzeri nüfusun yüksek olduğu toplumlarda bu ağrıların en sık karşılaşılan nedeni ise diz kireçlenmesi. Travma kökenli ağrıları ayrı bir köşeye koyarsak, ortalama yaşam süresinin uzaması ve yoğun yapılan sportif aktiviteler sonucu eklem kıkırdak sorunlarının artmasıyla diz kireçlenmesi daha sık görülmeye başlandı
Ortopedi ve Travmatoloji
Prof. Dr. Kenan Keklikçi
Ortopedi ve Travmatoloji
Prof. Dr. Selim Şanel
Ortopedi ve Travmatoloji
Doç. Dr. İbrahim Akmaz
Ortopedi ve Travmatoloji
Op. Dr. Barbaros Hayrettin Uzuner
Ortopedi ve Travmatoloji
Op. Dr. Davud Yasmin
Ortopedi ve Travmatoloji
Op. Dr. Mehmet Taner Özdemir
Ortopedi ve Travmatoloji
Prof. Dr. Kenan Keklikçi
Ortopedi ve Travmatoloji
Prof. Dr. Selim Şanel
Ortopedi ve Travmatoloji
Doç. Dr. İbrahim Akmaz
Ortopedi ve Travmatoloji
Op. Dr. Barbaros Hayrettin Uzuner
Ortopedi ve Travmatoloji
Op. Dr. Davud Yasmin
Ortopedi ve Travmatoloji
Op. Dr. Mehmet Taner Özdemir
Bölüm Yazıları
Tüm yazılar9 Ağustos 2024 Cuma
Marifetli robotlar bu kez protez ameliyatlarında!

21 Ağustos 2023 Pazartesi
Diz ağrıları ihmal edilmemeli

500 kez okundu
Videolar
Eklem Rahatsızlıkları - Prof. Dr. Kenan Keklikçi & Prof. Dr. Selim Şanel Oksijen TV
Eklem Rahatsızlıkları - Prof. Dr. Kenan Keklikçi & Prof. Dr. Selim Şanel Oksijen TV
Omuz Sakatlanmaları Hakkında Merak Edilenler - Prof. Dr. Kenan Keklikçi - Oksijen TV
Omuz sıkışması nedir? - Prof. Dr. Selim Şanel - NOW TV
Spor Yaralanmaları - Dr. Mehmet Taner Özdemir - Show Tv
Arstroskopik Cerrahi Nedir? - Prof. Dr. Kenan Keklikçi - FOX TV
Diz Ağrıları ve Tedavi Yöntemleri Hakkında Merak Edilenler - Canlı Yayın
Kemik Kanseri Nedir? Kemik Kanseri Belirtileri Nelerdir?
Hızlı Erişim Formları

Size en iyi şekilde yardımcı olabilmek için buradayız.

İhtiyaç duyduğunuz sağlık hizmeti evinize geliyor. Evde sağlık hizmeti için formu doldurabilirsiniz.
Tetkiklerinizin sonuçları, hastalığınızın teşhisi ve size sunduğumuz tedavi seçenekleri gibi konularda ikinci bir doktor görüşü için formu doldurabilirsiniz.

Özel tedavi ve hizmetler için fiyat talep edebilirsiniz.
Öne Çıkan Yazılar
Kişisel Verilerin İşlenmesi: Kimlik, iletişim, sağlık ve pazarlama bilgilerimin, ASM Anadolu Sağlık Merkezi A.Ş. tarafından yürütülecek pazarlama faaliyetlerinin planlanması ve tıbbi ihtiyaçlarıma ve alışkanlıklarıma göre özelleştirilmesi ile bana özel kampanyalar oluşturulması amacıyla işlenmesini kabul ediyorum.
Ticari Elektronik İleti: ASM Anadolu Sağlık Merkezi A.Ş. tarafından kimlik ve iletişim bilgilerimin, tercih ettiğim iletişim kanalı üzerinden bana reklam, promosyon, kampanya ve benzeri ticari elektronik iletilerin gönderilmesi amacıyla işlenmesi ve bununla sınırlı olarak hizmet alınan tedarikçilerle paylaşılmasını kabul ediyorum.








